Résumé
La dépression se caractérise par une hyperactivité de l’axe hypothalamo-hypophyso-surrénalien (HPA) ou axe corticotrope qui ressemble à la réponse neuroendocrine au stress. Les modifications de l’HPA participent au développement de symptômes depressifs. Ainsi les antidépresseurs régulent directement l’axe HPA. Ces données illustrent d’un jour nouveau notre approche des causes et du traitement de cette maladie mentale.
Dépression majeure : importance majeure
La dépression majeure coûte chaque année plus de 50 billions d’euros rien qu’aux Etats Unis, en Grande Bretagne ou en France. Elle est la cause d’incapacités physiques et morales et surtout de suicides de par le monde. Pourquoi la neuroendocrinologie peut-elle s’intéresser à la dépression, maladie psychiatrique par excellence ?
La dépression se caractérise par une hyperactivité de l’axe HPA qui ressemble à la réponse neuroendocrine au stress. Cette activation ne serait pas un simple épiphénomène de la dépression, mais jouerait plutôt un rôle essentiel dans la pathogenèse de la dépression et représenter ainsi une cible thérapeutique encore peu explorée.
L’axe HPA est médié par la sécrétion d’un peptide, le CRH (corticotropin-releasing hormone) par l’hypothalamus. Le CRH active la sécrétion de l’hormone adrénocorticotrope ou ACTH par l’hypophyse. L’ACTH libérée dans le sang agit sur les glandes surrénales permettant la libération des glucocorticoides. Ces derniers interagissent avec leurs récepteurs situés dans de nombreux organes de notre corps afin de réguler en particulier notre métabolisme énergétique. En se fixant sur ses récepteurs au niveau de l’hypophyse et du cerveau, les glucocorticoides peuvent bloquer leur propre sécrétion en agissant sur la libération du CRH et de l’ACTH (phénomène appelé rétroaction négative).
Trois aspects mettent en évidence la relation entre stress, dépression et axe HPA. 1) la dépression, et ses symptômes principaux que sont l’humeur triste, l’incapacité à éprouver du plaisir et la baisse d’énergie, est une réponse universelle, transculturelle, à des évènements stressants, en particulier lorsque le stress est chronique ou que la personne n’a aucun contrôle de la situation. 2) Le stress active l’HPA, conduisant à une libération massive de glucocorticoides dans le sang ; la dépression, lorsqu’elle est sévère, se caractérise aussi par cette augmentation de l’activité de l’HPA. 3) Les traitements qui modifient la réponse au stress, telles que les thérapies de groupe, permettent une amélioration de la réponse au stress et ont un effet antidépresseur ; en outre, les antidépresseurs diminuent l’activité HPA.
Faits et questions
Les modifications de l’HPA chez des personnes en dépression majeure sont tout à fait similaires à celles que l’on peut observer chez des animaux mis en condition de stress chronique. Dans ces conditions, l’on observe non seulement une activation de l’HPA mais aussi un système de rétroaction négative des glucocorticoides qui ne fonctionne pas bien, entraînant une libération importante de CRH. Ils présentent également un accroissement du volume des surrénales et de l’hypophyse. Ainsi on peut envisager l’hypothèse selon laquelle l’hyperactivité de l’HPA chez des personnes déprimées pourrait être liée à une diminution du fonctionnement des récepteurs aux glucocorticoides, ne permettant pas au cortisol circulant dans le sang de produire sa régulation négative sur l’HPA provoquant ainsi une sorte de ” résistance aux glucocorticoides “. En accord avec cette idée, les antidépresseurs augmentent l’expression et la fonctionnalité des récepteurs aux glucocorticoides dans le cerveau, permettant un accroissement de la rétroaction.
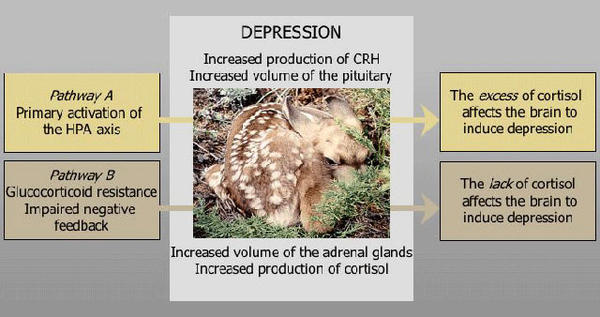
Figure 1 : Deux voies possibles pour expliquer la participation de l’HPA au développement de la dépression. Voie A : Les taux élevés de cortisol induisent des symptômes dépressifs (comme dans la maladie de Cushing). Voie B : Le manque de cortisol induit des effets dépressifs (comme dans la maladie d’Addison)
Il reste cependant une importante question hélas non résolue (voir figure). Le fait que les personnes déprimées ont une hyperactivité de l’HPA signifie-t-elle qu’une forte quantité de cortisol arrive à leur cerveau et que les symptômes dépressifs pourraient être la conséquence d’un effet ” toxique ” du cortisol ( Voie A) ? Ou bien à l’opposé que l’hyperactivité reflète un mécanisme de compensation, le cerveau devenant résistant aux effets du cortisol circulant (Voie B) ? Cette question est loin d’être purement théorique car elle peut décider de la thérapeutique à mettre en œuvre. Dans la première hypothèse, il faudrait diminuer les taux de cortisol, et à l’inverse augmenter ces taux dans la seconde. Cependant la situation n’est pas simple car un accroissement du cortisol sanguin ne s’accompagne pas nécessairement d’effets amplifiés dans le cerveau puisque la sensibilité des neurones est régulée par les récepteurs aux corticoides eux-mêmes. La nature n’aide pas les chercheurs à comprendre, car des dépressions ont été observées chez des patients atteints de la maladie de Cushing (taux élevés de cortisol) et chez des Addisons (taux bas de cortisol). En outre, diminuer ou augmenter le cortisol produit les mêmes effets antidépresseurs chez les patients déprimés.
Bon ou mauvais ?
Pourquoi donc le stress qui produit cette activation de l’HPA indispensable à notre survie induit-il également une chose aussi mauvaise que la dépression ? La réponse, d’un point de vue de l’évolution, est que la dépression- si vous êtes un fauve plongé dans la froide toundra canadienne, ou un gorille dominé par ses congénères- est une réponse adaptative. La dépression diminue notre envie de disperser notre énergie vers un but que l’on ne peut atteindre, nous protège en quelque sorte contre le comportement agressif des autres par un repli sur soi.
Aujourd’hui, de nombreuses recherches démontrent que l’activation de l’HPA interagit avec des systèmes de neurotransmetteurs tels la sérotonine, régulant notre comportement. Cette idée trouve des arguments en clinique, puisque la normalisation de l’HPA par des antidépresseurs précède les effets thérapeutiques sur les symptômes dépressifs. Même si les mécanismes précis restent inconnus, si le cortisol est bon ou mauvais, le développement important de cette recherche nous a déjà amené à concevoir les causes de la dépression sous un jour autre qu’un phénomène purement cérébral.
——————–
” Une façon de voir la dépression est de considérer une réponse au stress mal régulée “
Charles B. Nemeroff 1996
——————–
Traduction :
William Rostène, INSERM U732, Paris
Cette brève est produite par la British Society for Neuroendocrinology et peut être utilisée librement pour l’enseignement de la neuroendocrinologie et la communication vers le public.
©British Society for Neuroendocrinology et Société de Neuroendocrinologie pour la traduction.
